Bandscheibenvorfall der Halswirbelsäule
Im Bereich der Halswirbelsäule treten bei einem Bandscheibenvorfall Nackenschmerzen auf und ausstrahlende Schmerzen in den Arm. Eine operative Behandlung ist dann erforderlich wenn starke Schmerzen bestehen, die nicht auf die konservative Behandlung zu bessern sind oder gar neurologische Ausfallserscheinungen auftreten.
Neben Schmerzen kann es auch zu einem Ausfall von Nervenfunktionen kommen. Dies äußert sich in Form eines Taubheitsgefühls oder Kribbelns. Kommt es sogar zu einem Ausfall der motorischen Funktion durch den Druck des Bandscheibenvorfalls auf die Nerven-wurzel entwickeln sich Lähmungserscheinungen, die sich meist nicht von alleine wieder bessern. Deutlich seltener (in etwa zehn Prozent der Fälle) kommt es an der Halswirbelsäule (HWS) zu einem Bandscheibenvorfall (zervikaler Bandscheibenvorfall, Bandscheibenvorfall der HWS). Eine operative Behandlung ist dann erforderlich wenn starke Schmerzen bestehen, die nicht auf die konservative Behandlung zu bessern sind oder gar neurologische Ausfallserscheinungen auftreten. Bei bestimmten Ausfallserscheinungen wie z.B. einer Beeinträchtigung des Stehens und Gehens ist eine umgehende operative Behandlung erforderlich.
Wie kommt es zu einem Bandscheibenvorfall an der Halswirbelsäule ?

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren
Bandscheibenvorfall der HWS
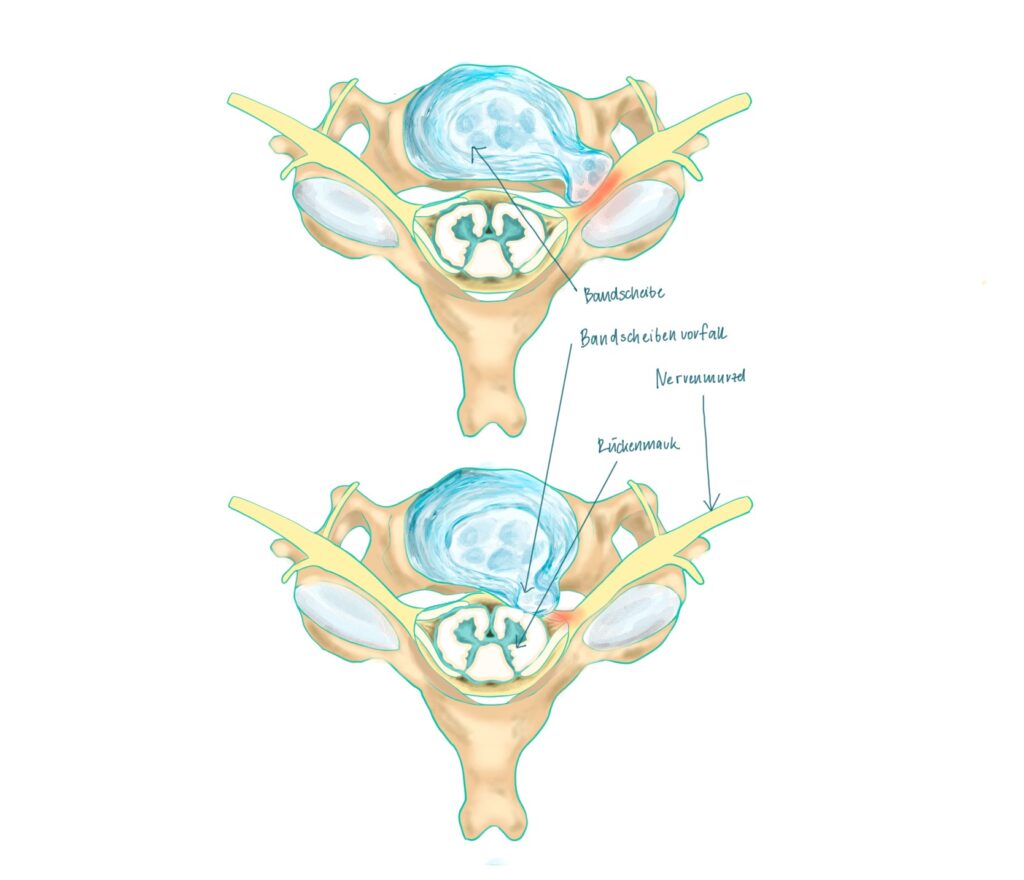
Bandscheibenvorfälle der Halswirbelsäule treten seltener auf als Bandscheibenvorfälle an der Lendenwirbelsäule. Anders als im Bereich der Lendenwirbelsäule liegt in der Halswirbelsäule direkt hinter den Bandscheiben das Rückenmark (Myelon). Bei einem Problem mit der Halswirbelsäule sind Schmerzen in erster Linie im Nacken, in den Schultern und im Hinterkopf zu spüren. Weil in diesem Bereich der Wirbelsäule die Nervenwurzeln für die Arme liegen, strahlen die Schmerzen häufig auch bis in die Arme entlang der betreffenden und komprimierten Nervenwurzel.. Viele Patienten neigen dazu, aufgrund der Beschwerden eine Schonhaltung einzunehmen, welche den Hals zusätzlich versteift. Auch Gefühlsstörungen und ein unangenehmes Kribbeln oder Taubheit in Händen und Armen können bei einem Bandscheibenvorfall der Halswirbelsäule auftreten. Einige Betroffene spüren die Auswirkungen sogar in den Beinen. Ein Druck auf das Rückenmark muß nicht unbedingt starke Schmerzen verursachen. Dennoch können durch die Schädigung der Nervenfasern langsam fortschreitende Störungen mit Gehproblemen und spastischen Muskelverkrampfungen entstehen – die Myelopathie. Bei entsprechenden Symptomen erfolgt die Durchführung einer Bildgebung, am besten eine Kernspintomographie (MRT). Auch ein CT kann zunächst ausreichend sein, um gröbere Veränderungen anzuzeigen.
Entscheidend für die Behandlung ist bei nachgewiesenem Bandscheibenvorfall, daß die geklagten Symptome mit der betreffenden Höhe in der Halswirbelsäule übereinstimmen. Häufig sind Bandscheibenvorfälle in den Höhen HWK 5/6 und 6/7. Falls keine neurologischen Ausfälle bestehen, die Schmerzen nicht extrem sind und die Größe des Bandscheibenvorfalls nicht zu einem umgehenden Handeln zwingt, kann eine konservative Therapie versucht werden. Diese beeinhaltet eine medikamentöse Behandlung mit entzündungshemmenden Mitteln (nicht steroidale Antiphlogisitka) in Kombination mit leichter Physiotherapie und/oder Heissluftbehandlung. Auch eine CT-gesteuerte Schmerztherapie kann versucht werden, auch an der HWS.
Was ist bei länger bestehenden Beschwerden ?
Bei länger bestehenden Schmerzen (4-6 Wochen), neurologischen Ausfallserscheinungen und einem entsprechendem hohen Leidensdruck des betroffenen Patienten sollte eine operative Behandlung erfolgen. Diese ist über zwei mögliche Zugangswege durchführbar. Entweder über einen vorderen (ventralen) Zugang – die ventrale Diskektomie mit Einbau eines Platzhalters (Cage, aus Kunststoff mit Titanverstärkung) anstelle der entfernten Bandscheibe, oder über einen hinteren (dorsalen) Zugang – der dorsalen Foraminotomie (Operation nach Frykholm). Auch hier ist die Erfolgschance, danach schmerzfrei zu sein oder zumindest eine entscheidende Linderung zu erzielen, bei etwa 80-90%. Ein erneuter Vorfall in der operierten Höhe, falls von vorne (ventral) operiert wurde, kann bei kompletter Entfernung der Bandscheibe (operationsbedingt) nicht auftreten.
Symptome - Bandscheibenvorfall der HWS

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren
Natürlich variieren Symptome von Mensch zu Mensch und von Fall zu Fall. Manchmal sogar von Tag zu Tag. Hier sind einige typische Symptome des cervikalen Bandscheibenvorfalls beschrieben.
Der lokale Nacken- und Kopfschmerz
Über Jahre kommt es immer wieder und immer häufiger zu Verspannungen der Nackenmuskulatur. Der Schmerz kann dabei nach oben ziehen, es kommt zu Kopfschmerzen am Hinterkopf, die manchmal sogar bis in die Stirn ziehen können. Zieht der Schmerz nach unten, klagen die Patienten über Verspannungen der Brustwirbelsäule.
Im Rahmen der Zunahme der Beschwerden kommt es dann häufig zu Verspannungen des Schultergürtels. Manchmal tritt ein Schwindelgefühl, besonders bei Lagewechsel auf. Als seltenere Symptome klagen einige Patienten über Ohrgeräusche, ziehende Schmerzen im Unterkiefer oder Taubheitsgefühle am Hinterkopf.
Oft wird berichtet, dass der Nacken und der Kopf nicht frei seien und dass man das Gefühl habe, als wenn eine Faust im Nacken säße die alles zusammenzöge.
Der Armschmerz
Frische Bandscheibenvorfälle und osteochondrotische, knöcherne Randzacken (Knochenwucherungen, die auf Grund der Instabilität des betroffenen Halssegmentes als Abstützreaktion entstehen und den Nervenkanal einengen) führen durch Kompression der Nervenwurzel zur Reizung des Armplexus (Nervengeflecht, das durch den Zusammenschluss der einzelnen Nervenwurzeln entsteht und den Arm versorgt). Dies äußert sich als Schmerz, der vom Nacken ausgehend in die Schulter, den Arm und die Hand ausstrahlt (Schuter-Arm-Syndrom).
Bei einem akuten Vorfall tritt diese Symptomatik schlagartig ein. Das häufigste Symptom ist ein bohrender und ziehender, heller Schmerz.
Bei einer Osteochondrose entwickelt sich der Schmerz langsam und wird eher dumpfer und tiefer empfunden. Es kann sein, dass der Patient auf Grund der Bewegungsschmerzen das Schultergelenk schont, wodurch es zu einer schmerzhaften Bewegungseinschränkung des Schultergelenks kommen kann. Diese Schmerzen können das ursprüngliche und ursächliche zervikale Wurzelreizsyndrom überdecken.
Nervenlähmungen
Die neurologischen Reiz- oder Ausfallerscheinungen sind relativ typisch.
Bei einem Prozess der oberen Halswirbelsäule (HWS, bis einschließlich der Wirbelkörper C 3/4 entstehen migräneartige Schmerzen, von der oberen HWS in den Hinterkopf bis zur Stirn (je nach Lokalisation ein- oder beidseitig) ziehend.
In der Höhe C 4/5 ist die Nervenwurzel C5 betroffen. Dies kann zu Schulterschmerzen, Gefühlsstörungen im Bereich des Delta-Muskels (Schulter-Oberarmmuskel) und zu Teillähmung der Muskeln führen (Hebung des Arms im Schultergelenk erschwert oder nicht möglich).
Die Nervenwurzel C6 ist bei Prozessen in der Höhe C 5/6 betroffen. Die Schmerzen ziehen vom Nacken-Schulterbereich über die Innenseite des Arms bis zum Daumen. Bei Schädigung der C6-Nervenwurzel können am Dermatom C6 Gefühlsstörungen (sensibles Versorgungsgebiet der Nervenwurzel C6: Ober- und Unterarm Innenseite bis zum Daumen und Zeigefinger) und Lähmungserscheinungen sowie Atrophie des Kennmuskels (Musculus biceps brachii – Armbeuger: Beugung des Unterarms erschwert) auftreten.
Musculus triceps brachii – Armstreckmuskel auf der Oberarmrückseite – ist der Kennmuskel der C7 Nervenwurzel. Bei einem Prozess in der Höhe C 6/7 ist diese Nervenwurzel betroffen. Die Schmerzen und Sensibilitätsstörungen treten an Zeige-, Mittel- und Ringfinger sowie in der Mitte des Handrückens und Unterarms auf.
Nervenwurzel C8 ist bei Prozessen in der Höhe C7/Th1 betroffen. Schmerzen und Sensibilitätsstörungen finden sich auf der Außenseite des Unterarms bis zum Kleinfinger.
Vegetative Syndrome des Bandscheibenvorfalls an der HWS:
Durch Schmerzen kann es zu einer Erhöhung der Sympathikusaktivität mit verstärkter vasomotorischer Erregbarkeit der Gefäße kommen. Die Folge kann eine Durchblutungsstörung des Arms und der Hand sein. Es können aber auch durch direkte Nervenwurzelirritation, Fasern des Sympathikus gereizt werden. Bekannteste Beispiele sind die Migraine cervikale, unklare Schwindelzustände und Ohrbeschwerden, wie Unterdruck und Ohrgeräusche.
Notfall
Kompressionssyndrom des Rückenmarks:
Im Gegensatz zum lumbalen Bandscheibenvorfall kann es bei cervikalen Bandscheibenvorfällen oder chronischen Veränderungen der HWS mit dorsalen Osteophyten (knöchernen Randzacken) zur direkten Kompression des Myelons (Rückenmark) und/oder zur Beeinflussung der Durchblutung des Rückenmarks kommen (cervikale Myelopathie). Dies äußert sich als akute oder sich langsam entwickelnde Querschnittslähmung unterschiedlicher Ausprägung. Lesen Sie auch hier weiter zu Symptomen und Beschwerden der Halswirbelsäule
Therapieoptionen bei einem Bandscheibenvorfall der HWS

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren
Operative Therapie
Die Bandscheibe ist nicht nur ein Stoßdämpfer zwischen den Wirbelkörpern, sondern hat auch im HWS-Bereich eine wichtige stabilisierende Aufgabe. Deswegen ist die Stabilität in dem betroffenen Halswirbelsäulensegment bei einer Schädigung der Bandscheibe erheblich mehr gefährdet als im Bereich der Lendenwirbelsäule.
Drei Ziele sollen durch eine Operation erreicht werden:
- Die Kompression der Nervenwurzel mit typischen Armschmerzen soll behoben werden.
- Die Kompression des Rückenmarks durch den Vorfall soll entlastet werden.
- Die normale Weite des Wirbelkanals wird so wiederhergestellt.
Bei zerstörter Gelenkfunktion der betroffenen Wirbel (mit den typischen Nacken- Schulter- Kopfschmerzen) muss das Bewegungssegment versteift werden. Eine spürbare Einschränkung der Beweglichkeit entsteht hierdurch jedoch nicht. Wie bei jeder Operation am Nervensystem wird der Eingriff unter mikroskopischer Vergrößerung durchgeführt.

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren
Es gibt drei operative Therapiemöglichkeiten. Welche der drei Operationen angewandt wird entscheidet sich individuell nach der Bildegebung und den Beschwerden sowie Alter der Patienten:
1. ventrale Diskektomie mit Implantation eines Cages (Platzhalter)
Die entfernte Bandscheibe wird durch ein Implantat ersetzt, um eine Fusionierung (Spondylodese, Versteifung) zu erreichen. Wir verwenden verschiedene Titanimplantate bzw. Kunststoffimplantate. Sie sind als Abstandhalter gut geeignet, da sie in der Mitte hohl sind und somit ein Zusammenwachsen der Knochen nicht nur seitlich, sondern auch in der Mitte ermöglichen. Da im Gegensatz zur Operation des lumbalen Bandscheibenvorfalls die ganze Bandscheibe ausgeräumt und durch ein Implantat ersetzt wird, kann es in der operierten Höhe nicht zu einem erneuten Vorfall (Rezidiv) kommen.
2. dorsale Foraminotomie (Operation nach Frykholm)
Diese Operationsmethode kommt zur Anwendung wenn der Bandscheibenvorfall nicht das Rückenmark bedrängt sondern, weit am Rande der Bandscheibe, nur eine Nervenwurzel in ihrem knöchernen Kanal eingeengt wird.
Es kann dann dieser Kanal erweitert werden und der Nervenwurzel so wieder der nötige Platz geschaffen werden. In Bauchlage, ebenfalls in Vollnarkose, wird die Nackenmuskulatur einseitig von der HWS abgelöst und auf der Seite des Vorfalls das Wirbelzwischenloch aufgefräst.
Der intraforaminäre Vorfall wird mit einer speziellen Fasszange entfernt. Durch diese Methode kann die dorsale knöcherne Randzacke nicht entfernt und keine Spondylodese vorgenommen werden. Eine Stabilisierung des betroffenen Segmentes bleibt somit aus. Ein Rezidiv in der operierten Höhe ist möglich, da die Bandscheibe nicht ganz entfernt wird.
3. ventrale Diskektomie und Implantation einer Bandscheibenprothese.
Eine künstliche Bandscheibe ist eine Prothese, die zwischen zwei Wirbelkörpern implantiert wird, um die natürliche Bandscheibe zu ersetzen und um die Beweglichkeit im behandelten Wirbelsegment zu erhalten. Ziel eines solchen Eingriffs ist es, alle Teile der beschädigten Bandscheibe zu entfernen (Diskektomie), den Druck auf die Nerven und/oder das Rückenmark zu verringern (Dekompression) und die Wirbelsäulenstabilität und -ausrichtung nach Entfernung der Bandscheibe wiederherzustellen. Prinzipiell soll die Bandscheibenprothese die Beweglichkeit im operierten Segment, d.h. dort wo der Bandscheibenvorfall ist, erhalten. Somit wird die sogenannte Anschlußdegeneration der Segmente darüber und darunter reduziert. Das wiederum bedeutet, daß hauptsächlich Patienten mit einer sonst unauffälligen Halswirbelsäule und einer meist nur einsegmentalen Problematik, von einer Implantation der Bandscheibenprothese profitieren können. Die Indikation wird letztendlich von Ihrem behandelnden Neurochirurgen geprüft und gestellt werden können.
Konservative Therapie
Im akuten Fall hat die Behandlung der Schmerzen Priorität. Der Angriffspunkt ist der sich aufschaukelnde Kreislauf von Schmerz → Muskelverspannung → Schmerzverstärkung. Geeignet ist eine Reihe von schmerz- und entzündungshemmenden Medikamenten. Die Medikamente können in Form von Tabletten, Zäpfchen, Injektionen oder Infusionen verabreicht werden. Lokale Infiltrationen können bei lokalen Schmerzen oder bei Gelenkschmerzen hilfreich sein. Durch eine vorsichtige Streckbehandlung, z.B. mit einer Glissonschlinge, kann unter Umständen in der akuten Phase eine passagere Druckentlastung der Bandscheibe erreicht werden. Eine Besserung der Durchblutung der Nackenmuskulatur durch Wärmeanwendung und Kurzwellenbestrahlung kann Erleichterung bringen. Krankengymnastische Übungen lockern die Muskulatur und können einer Schultersteife entgegenwirken. Eine manuelle Therapie ist bei einem Bandscheibenvorfall mit neurologischen Ausfällen kontraindiziert. Eine vorübergehende Ruhigstellung der Halswirbelsäule mit einer Halskrause kann in der akuten Phase notwendig werden. Welche Maßnahme im Einzelfall notwendig ist, muss von dem/der erfahrenen Behandler/in je nach Beschwerdebild und Symptomatik entschieden werden.
Bildgebende Diagnostik
Die MRT ist die Untersuchungsmethode der ersten Wahl zur Abklärung einer Erkrankung an der Halswirbelsäule. Sie hat andere Untersuchungsmethoden in den letzten Jahren weitgehend in den Hintergrund gedrängt. In sehr speziellen Fragestellungen und wenn die Durchführung einer MRT-Untersuchung nicht möglich ist (Herzschrittmacher oder Platzangst) werden anderen Untersuchungsmethoden, wie CT, cervikale Myelographie, Myelo-CT und Discographie eingesetzt.

Mit dem Laden des Videos akzeptieren Sie die Datenschutzerklärung von YouTube.
Mehr erfahren
Kernspintomographie/Kernspinmyelographie (MRT = Magnetresonanztomographie)
Durch eine fachgerecht durchgeführte MRT-Untersuchung erhält man die meisten Informationen über die Lokalisation, Art und Ausdehnung eines Bandscheibenvorfalls. Die MRT wird in unterschiedlichen Sequenzen durchgeführt. Dies erlaubt die Beurteilung von Bandscheiben, Nerven, Bänder, Muskeln, Fett und Knochen. Zusätzlich kann ein unterschiedlicher Wassergehalt der einzelnen Gewebe dargestellt werden. Hierdurch ist eine Beurteilung von Alterungen, Entzündungen, Infektionen, Verletzungen, Narben, Blut etc. möglich. Die MRT ist heute bei der Diagnostik des Bandscheibenvorfalls anderen Untersuchungen vorzuziehen. Platzangst im MRT ist mittlerweile durch entsprechende medikamentöse Begleitung der Patienten, durch offene MRT-Geräte und die Geduld der Untersucher überwindbar geworden.
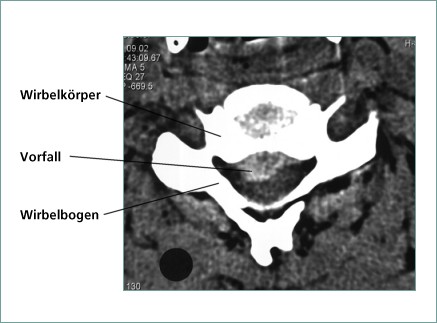
Röntgenaufnahme der HWS
Röntgennativaufnahmen der HWS werden in 2 oder 4 Ebenen (AP, seitlich und halbschräg rechts und links) erstellt. Ziel ist ein Überblick über degenerative Veränderungen der Halswirbelsäule und Einengung der Foramina (Zwischenwirbellöcher, Austrittsstellen der Nervenwurzel vom Wirbelkanal) zu erreichen. Auch können degenerative Veränderungen der Wirbelkörper und Bandscheiben beurteilt werden. Wichtig ist auch die Stellung der Halswirbelkörper zueinander. Erscheint die Beweglichkeit oder die Struktur der Halswirbelsäule gestört, kann auch eine Funktionsaufnahme der HWS erfolgen. Eine seitliche Aufnahme bei maximaler Vorwärts – und Rückwärtsneigung des Kopfes
Computertomografie der HWS
In vielen Fällen kann durch die CT-Untersuchung die Diagnose gestellt werden. Die MRT ist jedoch auf Grund der besseren Auflösung und mehrdimensionalen Bildgebung der CT vorzuziehen. In speziellen Fällen kann die CT als Zusatzuntersuchung, insbesondere zur Beurteilung der knöchernen Strukturen, erforderlich sein.